Qu’est ce qu’un fibrome ? C’est, pour le dire très simplement, un tortillon de fibres musculaires.
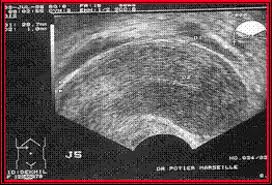
Les fibres musculaires de notre utérus sont rangées de façon parallèle. Pour des raisons encore mal connues, ces fibres peuvent s’entortiller sur elle mêmes et former un nodule fibromateux. Voici une échographie d’un utérus normal et celui d’un utérus porteur d’un fibrome :
La différence de texture du muscle est évidente.
Ces noyaux fibromateux peuvent être uniques ou multiples et se localiser dans toutes les parties de l’utérus : en haut, au milieu, au centre touchant alors la cavité utérine
Selon la localisation du ou des noyaux, il y aura des signes cliniques (des hémorragies si les noyaux sont situés près de la cavité utérine ) ou rien du tout : le diagnosctic de fibrome se fera lors de l’examen gynécologique. Au toucher vaginal, l’utérus est dur, bosselé et augmenté de volume. Une échographie montre le nombre des nodules fibromateux, leurs dimensions et leur localisation. En répétant l’échographie chaque année, on mesure l’évolution, ou non, des fibromes.
La conséquence principale de la présence de nodules fibromateux, c’est l’hémorragie menstruelle appelée dans notre jargon médical, ménorragie.
Tous les utérus fibromateux ne donnent pas de ménorragies mais lorsqu’une patiente se plaint de l’augmentation récente du volume de ses règles, on doit penser immédiatement à la présence d’un ou de plusieurs nodules fibromateux dans l’utérus et les repérer par échographie. Je parlerai dans un billet prochain consacré aux hémorragies plus longuement du fibrome. Aujourd’hui, je consacre ce billet à la douleur pelvienne et la participation d’un fibrome dans l’origine de la douleur.
Les fibromes sont très rarement douloureux.
La douleur brutale, violente dans le bas du ventre d’une femme porteuse d’un utérus fibromateux doit faire penser à la nécrobiose aseptique d’un noyau fibromateux. C’est une complication très rare d’un nodule fibromateux. Qu’est-ce qu’une nécrobiose aseptique ? Il s’agit d’un infarctus du noyau fibromateux : brutalement, la circulation sanguine s’interrompt et le noyau meurt. Cet infarctus du myomètre est l’équivalent de l’infarctus du myocarde….sans le même pronostic vital mais avec la même intensité douloureuse.
Le diagnostic se fait à l’interrogatoire et à la palpation. Les anti inflammatoires sont les seuls traitements efficaces avec repos et glace sur le ventre. Quand cet infarctus survient sur un fibrome pendant une grossesse, la patiente doit hélas supporter sa douleur car les anti inflammatoires sont interdits pendant la grossesse. Il est tout à fait possible d’être enceinte avec un utérus porteur d’un fibrome mais il faut prévenir la patiente que les hormones de la grossesse augmenteront la taille du fibrome et qu’il deviendra peut-être douloureux voire très douloureux.
Il existe aussi des douleurs pelviennes chroniques sur certains utérus fibromateux, douleurs qui entraînent une dyspareunie profonde. Je considère qu’il existe 20 % d’utérus fibromateux douloureux alors que l’adénomyose est, à 80%,une pathologie utérine douloureuse.
Les douleurs liées à un fibrome, que ce soit des douleurs aigues, des douleurs chroniques, des dysménorrhées, sont accessibles aux anti inflammatoires (Cebutid, Naprosyne, Toprec, Ponstyl) mais ces produits ne sont pas sans danger pour la fonction rénale.
Existe-t-il un traitement contre les fibromes ? Pas vraiment, nous savons aller sur la Lune et bientôt nous irons sur Mars, mais nous n’avons pas trouvé de médicament efficace pour faire régresser les fibromes. La ménopause, non traitée par des hormones, va faire régresser le fibrome car l’absence d’hormones féminines fait fondre le fibrome comme neige au soleil. Des chercheurs ont découvert une molécule anti progestérone très prometteuse pour soigner les fibromes mais il se trouve que cette molécule a des propriétés abortives. Il est donc impossible de la commercialiser pour un usage banal car la prescription serait détournée de son usage.
Que peut-on proposer pour éviter qu’un fibrome ne grossisse et ne devienne gênant ?
Un traitement homéopathique de FOLLICULINUM 30 CH , trois granules tous les soirs est intéressant mais très astreignant : j’ai constaté par échographie, des arrêts de progression d’un fibrome chez des patientes utilisant cette thérapeutique.
L’ostéopathie est inconstamment efficace mais peut être proposée chez des patientes rétives à tout traitement médical ou chirurgical. J’ai observé dans ma carrière un cas de fibrome hémorragique dont on a reculé la date d’intervention puis annulé la chirurgie grâce à deux séances d’ostéopathie.
La progestérone a des résultats inconstants : disons qu’elle soigne dans un cas sur deux et permet d’attendre la ménopause qui réglera définitivement cette pathologie toujours bénigne. Le LUTERAN 10 donné 20 jours par mois est plus efficace que le LUTENYL qui peut parfois majorer les hémorragies.
La chirurgie conservatrice ( myomectomie) ne peut être proposée que
chez la femme jeune
lorsqu’il n’existe qu’un seul noyau fibromateux
L’avantage de ne retirer que le fibrome est de garder l’utérus, le désavantage c’est que l’intervention est délicate, à ne réserver qu’à des chirurgiens entraînés…et que le fibrome peut repousser à l’identique deux ans plus tard ! Les hémorragies récidivent et tout est à refaire. On retire le noyau fibromateux par coelioscopie s’il est situé à proximité de la surface utérine ou, le plus souvent, par hystéroscopie : il s’agit, alors, d’une intervention délicate. Un simple curetage serait totalement inefficace.
L’embolisation utérine : il s’agit de bloquer la circulation utérine des fibromes par des petites billes de silicone. On réalise un infarctus utérin pour faire « mourir » le fibrome. L’intervention se fait en ambulatoire mais avec une prescription de morphine après. Tous les fibromes ne sont pas susceptibles de bénéficier d’une telle intervention. Je ne suis pas une fan de cette intervention car les résultats ne sont pas exceptionnels : il existe des récidives dans un cas sur deux aussi je ne propose cette alternative à la chirurgie radicale qu’aux patientes qui refusent obstinément de perdre leur utérus.
La chirurgie radicale consiste en une hystérectomie simple, en laissant le col de l’utérus s’il est sain, et les ovaires. Cette intervention se fait sous coelioscopie avec une petite incision sus pubienne pour faire passer l’utérus fibromateux sans son col ou sans incision si on retire tout l’utérus que l’on extrait alors par voie vaginale.
Après l’hystérectomie, la patiente n’a plus de règle ni de douleur mais conserve son cycle hormonal (pas de bouffées de chaleur, pas de prise de poids, pas de troubles sexuels, pas de sécheresse vaginale, parfois des douleurs des seins périodiques ou des ovulations douloureuses).
Il existe trois types de patientes
Celles qui souffrent tellement d’hémorragies menstruelles douloureuses, qu’elles ont hâte d’être débarrassée de leur utérus à problème et me réclament une chirurgie radicale. 99% de mes patientes qui se sont fait opérer, sont ravies de leur choix et certaines m’ont dit « Docteur, si j’avais su, je l’aurais fait plus tôt ! ».
Celles qui souffrent, mais refusent de perdre leur utérus, symbole de leur féminité. Ces femmes là, si on les force, risquent de faire une dépression grave en post opératoire. Je suis une patiente de 44 ans qui porte un volumineux utérus polymyomateux de la grosseur d’un pamplemousse, utérus qui lui provoque des hémorragies épuisantes de 10 jours par mois : impossible de lui faire entendre raison, elle refuse l’intervention. Il faut dire qu’elle n’a pas eu d’enfant et je crois que le fait de garder son utérus l’empêche de faire le deuil d’une maternité qu’elle ne connaîtra jamais. Elle est attachée sentimentalement à cet utérus et tant pis pour les hémorragies. Il faut respecter ce choix puisque l’on sait qu’un fibrome ne cancérise jamais. Certaines patientes arrivent à la ménopause sans qu’on ait eu besoin d’un geste radical et me sont reconnaissantes des soins que je leur ai prodigués. D’autres, chez qui les traitements conservateurs ont échoué, se résignent à l’intervention et tout le temps passé en traitements médicaux a permis au projet de mûrir.
Le troisième type de patientes est le plus fréquent : des femmes indécises
A nous de dialoguer avec nos patientes, de bien vérifier leur plein et entier consentement à l’intervention sinon gare à la dépression ! Il faut parfois un an pour faire le deuil d’un utérus, un an de mini déprime qui va donner une fatigue inexpliquée et une libido dans les chaussettes !
C’est notre utérus par le sang des règles qui nous fait femme, c’est l’utérus qui par le nid de l’embryon nous fera mère, c’est donc un organe de première importance symbolique à ne pas considérer comme l’appendice ! Mais ce n’est pas non plus une raison de garder ce précieux organe s’il est abîmé à nous en rendre malade !
Sachez que si vous gardez votre utérus fibromateux, il vous faudra renoncer au traitement substitutif hormonal même le plus léger, car les hormones féminines sont des engrais à fibromes et vous redonneront douleurs et, surtout, métrorragies voire hémorragies. Le Livial peut être proposé mais il est cher et la DHEA , sans incidence sur les fibromes, ne traite pas les bouffées de chaleur. Paradoxalement, pour rester femme le plus longtemps possible, il faut parfois accepter de se séparer de son utérus…