Il existe des traitements locaux pour atténuer la sécheresse vaginale responsable de la majorité des dyspareunies.
Tout d’abord, il faut utiliser un bon savon de toilette. Tous les savons sont excellents, surtout le savon de Marseille….à condition qu’ils ne vous desséchent pas la peau.
Plus vous vous lavez, plus vous déshydratez votre peau : eh oui ! l’eau déshydrate!
Surtout l’eau chlorée et bien calcaire de nos villes !
Si vous souffrez d’irritation vulvaire, il est indispensable d’utiliser un pain dermatologique ou un gel sans savon. Il existe de nombreux produits vendus en pharmacie. Attention, les produits d’hygiène intime comme les gels lavants de la marque Rogé Cavailles, vendus exclusivement en pharmacie, sont des savons et non des bases lavantes : ils peuvent ne pas être aussi performants que des savons sans savon achetés au supermarché.
Par ailleurs, il est mission impossible pour un pain dermatologique de prévenir les mycoses à répétition, les vaginites bactériennes et même la sécheresse vaginale! Un savon sans savon est utile pour prévenir ou combattre les irritations vulvaires, en aucun cas il ne peut améliorer la trophicité vaginale. Beaucoup de mes patientes font la confusion et se désespèrent de leurs mycoses à répétition : « pourtant, Docteur, j’utilise le savon prescrit par mon pharmacien ! » . Soyons clairs, les savons dermatologiques ou gynécologiques sont en vente pour soulager les irritations vulvaires : ne leur demandons pas d’aller soigner le vagin !
Voici les bases lavantes que je recommande : tous les produits de la marque SAUGELLA sont excellents. Ils sont très peu allergisants, ils laissent un film protecteur sur la peau à chaque lavage. Il existe un gel intime pour la toilette de tous les jours, un gel spécial pour la peau fragile des femmes ménopausées, une crème douceur pour calmer les irritations et, surtout, un gel unidose à utiliser comme gel vaginal lubrifiant et apaisant. On peut utiliser ce gel intra vaginal une fois par semaine pour restaurer sa flore, supprimer les mauvaises odeurs, adoucir un rapport sexuel en mettant le gel dans le vagin avant ou après le rapport.
Il existe bien d’autres bases lavantes très efficaces comme Physiogel, Aderma, mais comme mes patientes semblent ravies, à 99 %, de la gamme Saugella, j’ai décidé de ne pas changer mes préconisations…en attendant le retour d’expérience d’une nouvelle gamme de produits anti brûlure vulvaire nommée Jailis. Cette marque est prometteuse : le laboratoire qui commercialise ces produits de toilette commercialise déjà Eltéans, dont j’ai déjà parlé, produit remarquable contre la sécheresse cutanée.
Je recommande une toilette vaginale après chaque rapport simplement par un lavage du vagin avec le jet de la douchette. Autrefois, nos mères utilisaient des injections intra vaginales. De grands professeurs ont interdit ces pratiques…pour prescrire, de façon savante, sur ordonnance, des ovules antibiotiques plus « modernes ». Je ne suis pas sûre, que, nous, les femmes, y ayons gagné au change.
Il ne faut pas trop se laver…mais ne pas procéder à une toilette intime n’est pas mieux non plus ! On peut préconiser des mesures de bon sens : se laver, oui et avec un savon sans savon. Celui qui ne vous pique pas la peau et qui, au contraire, vous soulage, est le bon ….même si vous l’avez acheté au supermarché !
Il existe des produits spécifiques pour diminuer la sécheresse vaginale
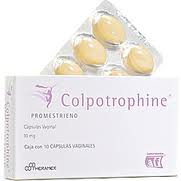
OVULES COLPOTROPHINE
Bien sûr, les ovules de Colpotrophine sont indispensables chez la femme ménopausée souffrant
de brûlures par sécheresse vaginale
de douleurs et brûlures par névralgie pudendale ( voir mon billet sur « l’indispensable ostéopathie « )
Je parlerai plus longuement dans mon prochain billet de la dyspareunie chez la femme ménopausée.
Colpotrophine, qui ne passe pas la barrière vaginale, a l’autorisation des cancérologues pour soigner des patientes ayant eu un cancer du sein ou de l’utérus.
CREME COLPOTROPHINE
Elle ne se fait plus , hélas, alors on peut couper le bout d’un ovule Colpotrophine et se servir du contenu de cet ovule comme d’une crème.
Je n’utilise pas Colpotrophine chez des patientes jeunes. Je leur préfère les gélules de TROPHIGIL
Ces petites gélules, très faciles d’utilisation, remboursées, se prescrivent un jour sur deux pendant autant de mois que nécessaire, à placer au fond du vagin le matin ou le soir et autorisant une vie sexuelle. Ces gélules contiennent un peu d’hormones féminines en plus des bacilles de Doderlein pour refaire la flore vaginale.
GYDRELLE/TROPHICREME sont des crèmes hormonales qui rendent bien des services chez des patientes en carence oestrogénique….mais elles sont interdites d’utilisation chez des femmes qui ont eu un cancer hormono dépendant. Elles sont refusées par toutes les femmes qui redoutent les traitements « hormonaux ».
MUCOGYNE
C’est une crème vaginale sans hormone, moyennement efficace, comparée aux ovules et crèmes précitées… et très chère mais quand je ne peux prescrire une crème hormonale, je suis contente de pouvoir proposer une alternative…plutôt que rien !
C’est un gel vaginal de confort vendu en unidoses non remboursées, très chères. Il peut rendre service dans de légères sécheresses du post partum mais jamais il n’aura la puissance d’un produit hormonal.
Ce sont de très bons ovules qui assouplissent le vagin, sans aucune hormone, mais chers et pas remboursés. Ils sont indispensables dans le traitement des saignement vaginaux qu’ils interrompent au bout de quelques heures.
GELIOFIL
Ce sont de petites poires à usage unique qui réparent la flore vaginale et donnent de la souplesse au vagin et luttent contre les infections vaginales ( grandes responsables de dyspareunie !). Ce produit est en vente libre mais n’est pas remboursé. On les utilise par cures de 7 jours par mois.
MONASENS
Il s’agit d’un gel lubrifiant que l’on peut utiliser pendant le rapport sexuel ou tous les jours en couche mince sur la peau vulvaire. C’est un produit non hormonal, très efficace mais très cher. Il existe d’autres gels lubrifiants que je ne prescris pas tant je suis satisfaite de Monasens.
C’est un produit anti inflammatoire, une irrigation vaginale à usage unique, qui soulage des brûlures vaginales en 10 minutes et ce quelque soit l’origine des brûlures. C’est un produit cher, délivré que sur ordonnance mais qui dépanne bien avant la consultation chez le médecin ! Et puis avec ce produit, on ne se trompe pas. Lorsque l’on fait soi même le diagnostic de mycose et qu’il s’agit d’une affection autre, les ovules antimycosiques, que l’on se procure en vente libre, aggravent le problème : les muqueuses vaginales sont alors à vif, le remède est pire que le mal! Avec Opalgyne, on peut se soigner soi même sans danger.
LA BETADINE ROUGE ou BETADINE MOUSSEUSE
Utilisée en bains de siège à raison d’une cuiller à café pour une cuvette d’eau tiède et ce trois fois par jour, c’est un traitement radical des brûlures vulvaires apparues soudainement. La cause de ces brûlures est rarement une mycose mais plutôt une allergie à des vêtements synthétiques portés trop près du corps. Si une patiente utilise une crème antimycosique ou même une crème pour les irritations des fesses de bébé, le remède va brûler plus encore et, à ma consultation, je ferai le constat d’une brûlure au premier degré ! Il ne faut jamais utiliser une crème sur une peau qui brûle sans avoir fait un diagnostic. L’utilisation de la Bétadine, en bains de siège avec séchage de la peau au séchoir frais, est remarquablement efficace et permet d’attendre la consultation gynécologique pour connaître l’origine exacte de ces brûlures : allergie de contact, eczéma, mycose, herpès, staphylocoque, streptocoque : chacune de ces affections, une fois diagnostiquée, recevra un traitement de fond adéquat mais, en attendant, vous avez tout intérêt à vous souvenir de ce bon conseil …sauf si vous êtes allergique à l’iode !